Kératocone
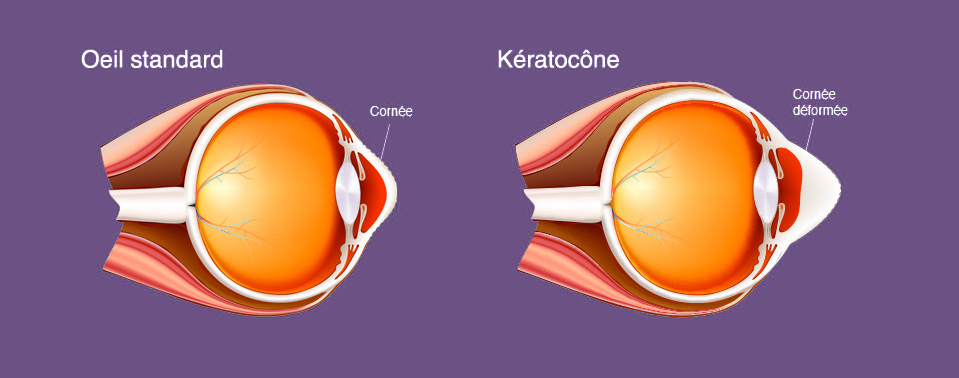
Le kératocône est une maladie oculaire évolutive selon laquelle la cornée (la partie extérieure transparente de l'œil), qui est normalement ronde, s'amincit et se gonfle pour former un cône. Cette forme conique est irrégulière et peut engendrer une vision floue.
La vision floue causée par le kératocône (notamment aux stades avancés) est différente de la vision floue d’un myopie ou un l'hypermétropie. Aux stades avancés du kératocône, il peut être difficile d'atteindre une vision satisfaisante même avec des lunettes ou des lentilles.
Le kératocône peut se développer chez environ 1 personne sur 1000 , elle peut se développer dans un œil ou dans les deux et commence souvent à l'adolescence ou dans le début de la vingtaine .
LES CAUSES DU KÉRATOCÔNE
La cause exacte de cette maladie oculaire est toujours inconnue. Certains chercheurs prétendent même que la cause serait en fait une combinaison de facteurs.
L'environnement
Frottement des yeux : Les personnes atteintes du kératocône risquent d'endommager leur cornée plus facilement à cause d'un léger trauma, comme le frottement des yeux.
Plusieurs troubles causant des démangeaisons vont mener à se frotter les yeux et peut-être ainsi provoquer l'apparition du kératocône. Parmi ceux-ci figurent la conjonctivite associée aux allergies saisonnières, l'irritation et les allergies associées au port de lentilles de contact et autres troubles atopiques (fièvre, eczéma, asthme et allergies alimentaires).
La génétique
Plusieurs maladies génétiques sont associées au kératocône, notamment la trisomie 21 (syndrome de Down), le syndrome de Marfan et le syndrome d’Ehlers-Danlos.
L'âge
En règle générale, le kératocône fait son apparition à l'adolescence et évolue jusqu'aux débuts de l'âge adulte.
L’ectasie post-LASIK
L’éctasie est une déformation progressive et irréversible de la cornée tel que le kératocone elle est le plus souvent située dans la partie inférieure.Il est donc important de se poser la question de si l’éctasie révéle un kératocone préexistant au lasik et non dépisté par les axamens préopératoires ou si l’ectasie peut suivre un lasik pratiqué sur une cornée antérieurement normale
Il est décrit dans la littérature des éctasie survenant sur des cornées épaisses et inversement des cornée très fines demeurées intactes (méme si on a toujours recours à laisser un mur postérieur d’au dela de 300 um).
Il en résulte que deux points demeurent hypothétiques :
Le rôle de la découpe lamellaire
Le rôle de l’ablation excimer
Le traitement de l’éctasie est délicat :
Les lentilles de contact sont un moyen corréctif sans risques mais astriegant .les anneaux intra cornéens offrent une solution très intéressantes car souvent eficaces partiellement ou totalement .aprés il arrive le rôle du cross linking et les greffes de cornée sont l’étape ultime.
Symptômes :
Dans les premiers stades, le kératocône entraîne :
une vision floue (sensation de brouillard) et déformée (astigmatisme).
Une baisse de l’acuité visuelle est surtout ressentie en vision de loin (myopie)
une sensibilité excessive à la lumière (photophobie)
un éblouissement
une irritation oculaire (yeux larmoyants).
À mesure que le kératocône évolue, l’astigmatisme et la myopie s’accentuent. Comme la déformation de la cornée est irrégulière, la vision subit une grande distorsion :
La vue est brouillée
Les images paraîssent dédoublées ou multiples.
Changement souvent de lunettes, car celles-ci deviennent vite impuissantes à corriger l’astigmatisme.
Dans les stades avancés, la cornée se déforme et s’amincit tellement que des cicatrices apparaissent et l’opacifient, rendant la vision d’autant plus trouble. Mais comme l’évolution peut s’arrêter à tout moment, beaucoup de patients atteints de kératocône n’atteignent pas un tel stade.
Evolution.
Le kératocône, souvent découvert à la puberté, évolue généralement jusqu’à l’âge de 30-40 ans avant de se stabiliser. L’évolution est irrégulière, certains kératocônes restant stables pendant quelques années, d’autres s’aggravant puis se stabilisant à nouveau. Les kératocônes peuvent arrêter de progresser à n’importe quel stade. Les stades d’évolution peuvent être classés selon différents critères, mais on distingue souvent :
Stade I : inconfort visuel, baisse d’acuité visuelle avec astigmatisme
Stade II : la myopie s’associe à l’astigmatisme
Stade III : aggravation des troubles visuels et apparition d’une déformation (protubérance) bien visible de la cornée
Stade IV : amincissement associé à une perte de transparence (cicatrices ou opacités au sommet du cône) et risque de kératocône aigu (Hydrops moins de 3% des cas).
Il est important de noter que :
1. la vitesse d’aggravation de la maladie est accélérée par le patient lui-même lorsqu’il se frotte les yeux fréquemment.
2. Toutes les chirurgies réfractives cornéennes (comme le LASIK pour corriger la myopie) risquent d’aggraver ou de décompenser la maladie. De ce fait, elles sont strictement contre-indiquées pour cette affection.
CATARACTE
Elle s’agit d’une opacification progressive du cristallin au cours des ans, elle se révèle le plus souvent à partir de 60 ans mais elle n'est pas rare à partir de 50 ans et peut même survenir à jeune age (cataracte congénitale). Elle se manifeste par une baisse progressive de la vue, sensation de brouillard devant les yeux, éblouissement à la lumière vive, trouble de la vision des couleurs...








